Приложение 1.
Министерство здравоохранения Российской Федерации
Федеральная служба по надзору в сфере здравоохранения
Письмо
От 12 марта 2014 года № 01И-271/14
«О медицинском обеспечении безопасности дорожного движения»
Федеральная служба по надзору в сфере здравоохранения доводит до сведения, что с 31 марта 2014 г. вступают в силу изменения в Федеральный закон от 10 декабря 1995 г. N 196-ФЗ «О безопасности дорожного движения» и Кодекс Российской Федерации об административных правонарушениях по вопросам медицинского обеспечения безопасности дорожного движения», введенные Федеральным законом от 28 декабря 2013 г. N 437-ФЗ (далее — Федеральный закон).
Согласно введенным изменениям юридические лица и индивидуальные предприниматели, осуществляющие на территории Российской Федерации деятельность, связанную с эксплуатацией транспортных средств, обязаны организовывать в соответствии с требованиями указанного Федерального закона и Федерального закона от 21 ноября 2011 г. N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» проведение обязательных медицинских осмотров и мероприятий по совершенствованию водителями транспортных средств навыков оказания первой помощи пострадавшим в дорожно-транспортных происшествиях.
Обязательные предварительные медицинские осмотры проводятся в отношении лиц, принимаемых на работу в качестве водителей транспортных средств. Обязательные периодические медицинские осмотры проводятся в течение всего времени работы лица в качестве водителя транспортного средства.
Обязательные предрейсовые медицинские осмотры проводятся в течение всего времени работы лица в качестве водителя транспортного средства, за исключением водителей, управляющих транспортными средствами, выезжающими по вызову экстренных оперативных служб. Обязательные послерейсовые медицинские осмотры проводятся в течение всего времени работы лица в качестве водителя транспортного средства, если такая работа
связана с перевозками пассажиров или опасных грузов.
Требование о прохождении обязательных медицинских осмотров распространяется на индивидуальных предпринимателей в случае самостоятельного управления ими транспортных средств и в целях осуществления перевозки.
Обязательное медицинское освидетельствование проводится в медицинских организациях государственной, муниципальной и частной систем здравоохранения, имеющих лицензию на
медицинскую деятельность по оказанию соответствующих услуг (выполнению работ). Обследование врачом-психиатром, врачом психиатром-наркологом осуществляется в специализированных медицинских организациях государственной и муниципальной систем здравоохранения по месту жительства либо месту пребывания водителя транспортного средства (кандидата в водители транспортного средства).
Обязательные предрейсовые и послерейсовые медицинские осмотры водителей транспортных средств проводятся либо привлекаемыми медицинскими работниками, либо в порядке и на условиях, предусмотренных частью 4 статьи 24 Федерального закона от 21 ноября 2011 г. N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации»: работодатели вправе вводить в штат должности медицинских работников и создавать подразделения (кабинет врача, здравпункт, медицинский кабинет, медицинскую часть и другие подразделения), оказывающие медицинскую помощь работникам организации. Порядок организации деятельности таких подразделений и медицинских работников устанавливается уполномоченным федеральным органом исполнительной власти.
Врио руководителя
М.А.МУРАШКО
Приложение 2
Приложение 9
к Приказу Министерства
здравоохранения СССР
от 29 сентября 1989 г. N 555
ИНСТРУКЦИЯ
О ПРОВЕДЕНИИ ПРЕДРЕЙСОВЫХ МЕДИЦИНСКИХ
ОСМОТРОВ ВОДИТЕЛЕЙ АВТОТРАНСПОРТНЫХ СРЕДСТВ
1. Предрейсовые медицинские осмотры водителей проводятся медицинским персоналом здравпунктов, организуемых при автопредприятиях и входящих в состав поликлиник (амбулаторий) на правах их структурных подразделений, содержащихся на хозрасчете или за счет специальных средств; медицинским персоналом на хозрасчетной основе по договорам предприятий с учреждениями здравоохранения о предоставлении сверх установленных норм медицинской помощи; инспекторами по проведению профилактических осмотров водителей автотранспортных средств (письмо Государственного комитета СССР по труду и социальным вопросам N 495-БГ от 18.02.88).
При подготовке инспекторов необходимо руководствоваться программой, предусмотренной совместным циркулярным письмом Минздрава СССР и МВД СССР «Об организации осмотров водителей автохозяйств» N 06-14/29-14 от 03.08.88.
2. Средние медицинские работники и инспектора осуществляют контроль за состоянием здоровья водителей перед выездом на линию и участвуют в проведении анализа дорожно-транспортных происшествий с целью выявления причин, зависящих от состояния здоровья водителей. Они работают в тесном контакте с работниками службы безопасности движения, отдела эксплуатации и отдела кадров автопредприятия.
3. При предрейсовых осмотрах проводится:
— сбор анамнеза;
— измерение температуры тела (по показаниям);
— измерение артериального давления (по показаниям);
— определение пульса;
— реакция на наличие алкоголя в выдыхаемом воздухе одним из принятых методов.
4. После осмотра на путевых листах водителей ставится штамп — «допущен к рейсу» и подпись медицинского работника.
Штамп не ставится при:
а) выявлении признаков временной нетрудоспособности;
б) положительной пробе на алкоголь в выдыхаемом воздухе.
При утрате трудоспособности медицинский работник (администрация предприятия) дает водителю направление на прием к врачу.
Водителю, который признан врачом трудоспособным, в направлении делается отметка о времени его пребывания на приеме.
В случаях проведения предрейсового осмотра водителя в часы, когда нет врачебного приема, водителю, признанному нетрудоспособным, медицинским работником выдается справка с указанием времени освобождения от работы и кратких данных о характере заболевания (травмы) и предлагается посетить врача на следующий день (п. 12 Инструкции ВЦСПС и Наркомздрава СССР о порядке выдачи застрахованным больничных листков).
При положительной пробе на алкоголь водитель направляется к дежурному диспетчеру, а в дальнейшем может быть направлен в лечебно-профилактическое учреждение для экспертного врачебного заключения о наличии алкогольного опьянения.
5. Данные предрейсового осмотра водителей заносятся в специальный журнал, ведущийся по рекомендуемой форме:

Приложение 3
Письмо Министерства здравоохранения Российской Федерации от 21 августа 2003 N 2510/9468-03-32, и утвержденные Министерством здравоохранения Российской Федерации и Минтрансом России 29 января 2002 г. методические рекомендации «Медицинское обеспечение безопасности дорожного движения (организация и порядок проведения предрейсовых медицинских осмотров водителей транспортных средств)»
ПИСЬМО
от 21 августа 2003 г. N 2510/9468-03-32
О ПРЕДРЕЙСОВЫХ МЕДИЦИНСКИХ ОСМОТРАХ
ВОДИТЕЛЕЙ ТРАНСПОРТНЫХ СРЕДСТВ
Министерством здравоохранения Российской Федерации в соответствии с Федеральным законом от 8 августа 2001 г. N 128-ФЗ «О лицензировании отдельных видов деятельности» и с целью реализации Постановления Правительства Российской Федерации от 11 февраля 2002 г. N 135 «О лицензировании отдельных видов деятельности» и Постановления Правительства Российской Федерации от 4 июля 2002 г. N 499 «Об утверждении Положения о лицензировании медицинской деятельности» издан Приказ от 26.07.2002 N 238 «Обутверждении Положения о лицензировании медицинской деятельности», в котором определен вид медицинской деятельности — работы и услуги по предрейсовым медицинским осмотрам водителей транспортных средств. В соответствии с указанными документами Минздравом России совместно с Минтрансом России утверждены методические рекомендации «Об организации проведения предрейсовых медицинских осмотров водителей транспортных средств». Этот документ регламентирует порядок проведения предрейсовых медицинских осмотров и поможет работодателю правильно сформировать и организовать этот участок работы, как один из важных для обеспечения безопасности дорожного
движения.
В связи с изложенным прошу организовать деятельность лечебно-профилактических учреждений в этом направлении.
МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ
МЕДИЦИНСКОЕ ОБЕСПЕЧЕНИЕ
БЕЗОПАСНОСТИ ДОРОЖНОГО ДВИЖЕНИЯ
(Организация и порядок проведения предрейсовых
медицинских осмотров водителей
транспортных средств)
Введение
Система организации медицинского обеспечения безопасности дорожного движения предусматривает комплекс мероприятий, включающих как медицинскую профилактику дорожно-транспортных происшествий, так и медицинскую помощь при их совершении.
Одним из основополагающих факторов обеспечения безопасности дорожного движения является состояние здоровья водителя. Высокая интенсивность дорожного движения за счет значительного роста количества автотранспортных средств предъявляет к водителям повышенные требования в плане состояния здоровья. Своевременно определить нарушения и отклонения в состоянии здоровья водителей возможно лишь при регулярном прохождении ими медицинских осмотров. Правильная организация проведения предрейсовых медицинских осмотров является одним из ключевых звеньев профилактики дорожно-транспортных происшествий.
Управление автотранспортом в состоянии алкогольного опьянения является одной из основных причин дорожно-транспортных происшествий. Ежегодно около 20% происшествий происходят из-за нарушений правил дорожного движения водителями в состоянии опьянения. Особую тревогу вызывает тот факт, что за последние годы в 3 — 4 раза возросло количество водителей, управляющих автотранспортными средствами в состоянии наркотического опьянения и под действием иных психоактивных веществ. Своевременное выявление у водителей автотранспортных средств физиологических и функциональных отклонений, возникающих при потреблении различных алкогольных и психоактивных веществ, является одной из важнейших задач в обеспечении безопасности дорожного движения.
С этой целью в каждой организации, имеющей автотранспорт, необходимо организовать и в обязательном порядке проводить предрейсовые медицинские осмотры водителей автотранспортных средств. Предрейсовые медицинские осмотры проводятся прошедшими специальное обучение медицинскими работниками (врачами, фельдшерами, медицинскими сестрами). Примерная программа подготовки медицинских работников по проведению предрейсовых медицинских осмотров водителей транспортных средств прилагается (приложение N 1).
Основной задачей предрейсовых медицинских осмотров является выявление у водителей признаков различных заболеваний, признаков употребления алкоголя, наркотиков, запрещенных лекарственных препаратов, остаточных явлений алкогольной интоксикации (похмельного синдрома), утомления. В случае выявления указанных признаков водители не допускаются к управлению транспортными средствами.
Медицинские работники также осуществляют контроль за состоянием здоровья водителей, анализируют причины отстранения водителей от работы, ведут учет результатов осмотров, участвуют в служебном расследовании ДТП с целью выявления причин, зависящих от состояния здоровья водителя, совершившего ДТП. Они работают в тесном контакте с руководителем организации и другими специалистами, работа которых связана с обеспечением безопасности движения.
На основе анализа причин отстранения водителей от работы по состоянию здоровья медработники формируют так называемые «группы риска», куда включаются водители, склонные к злоупотреблению алкоголем и психоактивными веществами, а также длительно и часто болеющие (страдающие хроническими заболеваниями) и водители старше 55 лет.
Водители, вошедшие в группы риска, должны подвергаться текущим и послерейсовым медицинским осмотрам и находиться под особым вниманием медицинских работников. Порядок проведения текущих и послерейсовых медицинских осмотров устанавливается руководителями организаций.
В Федеральном законе «О безопасности дорожного движения» (статья 20) установлено, что все юридические лица и индивидуальные предприниматели обязаны организовать проведение предрейсовых медицинских осмотров водителей.
В статье 54 Федерального закона «О наркотических средствах и психотропных веществах» установлено, что наркологическая помощь больным наркоманией оказывается по их просьбе или с их согласия, за исключением случаев, предусмотренных законодательством Российской Федерации.
Следовательно, для проведения обследования водителя на предмет содержания в организме наркотических веществ необходимо его согласие, которое должно быть оформлено в письменной форме. Согласие на это обследование может быть предусмотрено в трудовом договоре или в отдельном документе.
Организация проведения предрейсовых
медицинских осмотров водителей автотранспортных средств
Предрейсовый медицинский осмотр производится перед началом рабочей смены водителей. Для их осуществления администрацией организации должно быть выделено специальное помещение, оборудованное в соответствии с перечнем, приведенным в приложении N 2. Организация предрейсового медицинского осмотра водителей находится под контролем администрации организации и методическим руководством территориального или ведомственного лечебно-профилактического учреждения.
Водители автотранспортных средств должны явиться на предрейсовый медицинский осмотр с путевым листом. Приглашая на осмотр индивидуально каждого водителя, медицинский работник должен обратить внимание на: как обследуемый заходит в кабинет, на его походку, внешний вид и поведение. Осмотр начинается с опроса водителя. При опросе выясняется субъективное самочувствие водителя, настроение, продолжительность сна, наличие или отсутствие жалоб на состояние здоровья. При высказывании водителем каких-либо жалоб медицинский работник обязан при осмотре выявить и подтвердить (или опровергнуть) их объективность.
Медицинские осмотры должны проводиться при достаточном освещении. Медицинский работник обязан внимательно ознакомиться с состоянием кожных покровов водителя, обращая внимание на наличие расчесов, ссадин, следов от инъекций на тыльной части кистей и кубитальных ямок, бледность или покраснение кожи. Определяется состояние слизистых глаз и склер (гиперемия, желтушность). Особую значимость при осмотре приобретает состояние зрачков (сужены или расширены) и их реакция на свет (живая, вялая или отсутствует). Температура тела измеряется при наличии объективных показателей. При осмотре в обязательном порядке измеряется артериальное давление и частота сердечных сокращений.
Основаниями для отстранения от работы водителей автотранспортных средств являются следующие отклонения в состоянии здоровья:
— наличие симптомов острого заболевания или обострения хронического заболевания (повышение температуры тела свыше 37 град. C, жалобы на плохое самочувствие, общую слабость, головную боль и зубную боль, острые заболевания глаз, боли в области уха, грудной или брюшной полости и т.п.);
— повышение или урежение частоты сердечных сокращений и изменения артериального давления выше или ниже уровней, характерных для осматриваемого водителя;
— нахождение под действием спиртных напитков или других средств (наркотических и психотропных препаратов или токсикантов), нарушающих функциональное состояние. В этом случае медицинский работник, проводящий предрейсовый медицинский осмотр, обязан провести контроль трезвости водителя.
Результаты проведенного предрейсового медицинского осмотра в обязательном порядке заносятся в журнал. Журнал должен быть пронумерован, прошнурован, скреплен печатью организации или учреждения здравоохранения. В журнале записываются фамилия, имя, отчество, возраст, место работы водителя, дата и время проведения осмотра, заключение, принятые меры, фамилия и инициалы медицинского работника.
При отсутствии жалоб, объективных признаков заболеваний, нарушений функционального состояния организма, признаков употребления спиртных напитков, наркотических и других психоактивных веществ, нарушений режима труда и отдыха водитель допускается к работе. В этом случае медицинский работник ставит штамп в путевом листе. В штампе должны быть указаны дата и точное время прохождения медицинского осмотра, фамилия, инициалы и подпись медицинского работника, проводившего обследование.
Отстраненные от работы по состоянию здоровья водители направляются в дневное время к дежурному врачу поликлиники. В том случае, если отстранение водителя от работы связано с временной утратой трудоспособности и произошло в вечернее или ночное время, когда в поликлинике нет приема, медицинский работник, оказав первую помощь, предлагает работнику явиться на следующий день в поликлинику, а в случае надобности — вызвать врача на дом. При этом он выдает водителю справку за своей подписью. В справке указывается час освобождения от работы, приводятся краткие данные о характере заболевания или травмы, о температуре тела и т.д. Справка составляется в произвольной форме.
Врач поликлиники, признав отстраненного от работы водителя временно нетрудоспособным, выдает ему больничный лист в установленном порядке. Если же врач признает его трудоспособным, то выдает справку об отсутствии противопоказаний для допуска к работе. Допуск к работе лиц, страдающих гипертонической болезнью или явной гипотонией, осуществляется строго индивидуально по рекомендациям лечащего врача. Эти рекомендации заносятся в карту состояния здоровья водителя. Карта заполняется медицинским работником на водителей, имеющих хронические заболевания.
Медицинский работник один раз в год, а также при первичном выявлении больных составляет списки лиц, состоящих на диспансерном учете, с указанием диагноза и кратких рекомендаций по допуску к работе. Медицинский работник ежемесячно подводит итоги предрейсовых медицинских осмотров с анализом причин отстранения от работы водителей и результаты доводит до сведения руководителя организации.
Руководители организаций ежемесячно проверяют результаты предрейсовых медицинских осмотров, обращая особое внимание на случаи отстранения от работы водителей, употребляющих алкоголь и наркотики.
Медицинский работник несет дисциплинарную, а в случаях, предусмотренных законодательством, и другую ответственность за качество проведенного предрейсового медицинского осмотра и выдачу заключения о допуске водителей к управлению транспортным средством.
Организация и порядок контроля
трезвости водителей автотранспортных средств
при проведении предрейсовых медицинских осмотров
Контроль трезвости водителя автотранспортных средств проводится при выявлении во время предрейсового медицинского осмотра признаков употребления водителем алкоголя, наркотических средств и других психоактивных веществ.
Если во время проведения предрейсового медицинского осмотра (при отсутствии воспалительных заболеваний, а также данных о предыдущем повышении или понижении артериального давления) у водителя выявляются отклонения в работе сердечно-сосудистой системы (артериальное давление и иные), характерные изменения окраски кожных покровов, слизистых глаз, склер, узкие или широкие зрачки (неадекватные освещению), слабая или отсутствующая реакция зрачков на свет, а также отклонения в поведении, нарушение походки и речи, тремор пальцев рук, век, запах алкоголя изо рта, то медицинский работник обязан провести такому водителю контроль трезвости.
При проведении контроля трезвости для определения состояния здоровья осматриваемый водитель в обязательном порядке должен быть подвергнут клиническому обследованию и должна быть проведена лабораторная диагностика биологических сред водителя (выдыхаемый воздух и моча). Забор крови категорически запрещен.
Наличие или отсутствие факта употребления различных психоактивных веществ и состояние опьянения определяются по комплексу поведенческих, вегетативно-сосудистых, соматических, двигательных и неврологических расстройств в сочетании с обнаружением в биологических средах этанола, наркотического средства или токсиканта.
Медицинский работник, проводящий контроль трезвости, в обязательном порядке составляет протокол контроля трезвости установленной формы (приложение N 3) в двух экземплярах, четко и конкретно заполняя каждый пункт документа. Один экземпляр протокола оставляется у медработника. Второй экземпляр протокола выдается руководителю организации.
В протоколе медицинский работник подробно описывает особенности поведения водителя, его реакцию на проводимое обследование, предъявляемые жалобы. Важное диагностическое значение имеют состояние вегетососудистой сферы: окраска кожных покровов и видимых слизистых; частота сердечных сокращений и дыхательных движений; артериальное давление. Прием различных психоактивных веществ, как правило, вызывает нарушение со стороны опорно-двигательного аппарата. Нарушаются походка, ориентировка в пространстве (пальценосовая проба), координация (проба Ромберга), зрачки сужены или расширены и слабо реагируют на свет или фотореакция вовсе отсутствует. Часто наблюдается тремор пальцев рук и век. Немаловажное значение имеет наличие или отсутствие запаха алкоголя, перегара изо рта. Отсутствие такого запаха при наличии явных клинических отклонений в состоянии испытуемого указывает на употребление наркотических средств или токсикантов. В этом случае следует более внимательно осмотреть кожные покровы в кубитальных ямках, тыльной части кистей, стоп, внутреннюю область бедер.
Поведение обследуемого в состоянии опьянения может иметь и другие проявления. Нередки суетливость, подозрительность, реакции рассеяния. Довольно часто со стороны обследуемого водителя обнаруживается тенденция к диссимиляции. Обычно это проявляется в отказе или неправильной даче биосред для анализа на алкоголь (неправильное продувание выдыхаемого воздуха, попытки подменить анализы и т.д.). Отмечаются также случаи «непонимания» инструкций, невыполнения отдельных функциональных проб, попытки затруднить освидетельствование, уйти от контакта с медработником. Регистрация указанных феноменов имеет существенное диагностическое значение, поскольку косвенно свидетельствует о возможности предшествующего потребления алкоголя, наркотиков и других психотропных средств.
При оценке психического состояния необходимо обращать внимание на преобладающий фон настроения осматриваемого водителя, указывать, если это имеется, на значительную выраженность эмоциональных реакций (эйфоричность, апатия, напряженность, тревога, раздражительность, неустойчивость настроения). Важно также описывать особенности протекания интеллектуальной деятельности, указывать в соответствующих случаях на затруднения при концентрации внимания, рассеянность, повышенную отвлекаемость, излишнюю обстоятельность. Полезно предъявлять интеллектуальные задачи (например, вычитать по семь из ста, запоминание ряда чисел, ассоциативный тест, называние предметов на какую-либо букву и т.д.). Важную информацию дают также наблюдения за характером речи обследуемого, выговариванием отдельных звуков, словосочетаний, эмоциональными модуляциями голоса. В состоянии опьянения часто выявляются «смазанность» произношения, иногда речь приобретает скандированный оттенок, появляется монотонность. Указанные особенности обычно обнаруживаются при произнесении скороговорок, чтении вслух, счете.
Весьма характерным признаком воздействия алкоголя является нарушение походки. Этот показатель, как свидетельствует опыт, является высокочувствительным и довольно надежным. Неустойчивая походка, разбрасывание ног при ходьбе постоянно встречается у лиц с выраженным состоянием опьянения. Следует подчеркнуть, что аналогичные расстройства, хотя и в меньшей степени, обнаруживаются также и при легкой алкогольной интоксикации. Для их выявления в этом случае следует прибегать к весьма надежной и простой функциональной пробе: ходьбе с быстрыми поворотами.
При проведении пробы «ходьба с быстрыми поворотами» обследуемому лицу предлагают сделать 5 — 6 шагов в одном направлении, быстро развернуться вокруг своей оси и сделать столько же шагов в обратном направлении. Установить тонкие нарушения координации при легком алкогольном опьянении можно также при задании поднять мелкий предмет с пола, при закрытых глазах коснуться пальцем кончика носа, свести при закрытых глазах кончики указательных пальцев.
Специальные исследования показали, что в совокупности с другими признаками интоксикации диагностической ценностью при легкой степени опьянения является такой симптом, как покраснение склер глаз. Характерно также увеличение частоты сокращений сердца свыше 100 в минуту. Известно, что во многих случаях при проведении освидетельствования у обследуемых лиц отмечается гиперемия кожных покровов, изменения артериального давления, частоты дыхания и температуры тела. Однако перечисленные симптомы в большой степени подвержены колебаниям и могут отражать неспецифическую реакцию обследуемого лица. Регистрация комплекса негативных проявлений в полном объеме, тем не менее, имеет немаловажное значение, поскольку на основании правильно выявленных расстройств можно сделать заключение о стойком изменении функциональной активности организма болезненной или интоксикационной природы.
После завершения клинического обследования и выявления при этом признаков употребления алкоголя или других психоактивных веществ медицинский работник проводит исследование биологических сред на наличие в них различных групп психоактивных веществ. Для этого могут быть использованы разрешенные Минздравом России газовые анализаторы выдыхаемого воздуха (качественные и количественные алкометры) и различные варианты экспресс-тестов мочи. Некоторые из них описаны в методической рекомендации.
Полученные данные клинического обследования и результаты лабораторных исследований биологических сред должны быть объективно оценены и служат основанием для вынесения одного из нижеперечисленных заключений:
— установлен факт потребления алкоголя (единичные клинические отклонения, запах алкоголя или перегара изо рта, положительный результат при качественном или количественном (до 0,09 промилле) исследовании выдыхаемого воздуха алкометром или экспресс-тестом мочи);
— алкогольное опьянение (полный комплекс клинических изменений и лабораторное подтверждение);
— состояние одурманивания (явные клинические отклонения в состоянии обследуемого водителя при сомнительности или отсутствии лабораторного подтверждения);
— наркотическое опьянение (наличие клинических признаков опьянения и обнаружение в биологической среде наркотического вещества);
— трезв, признаков употребления психоактивных веществ не выявлено.
Каждый случай контроля трезвости должен быть зарегистрирован в специальном пронумерованном, прошнурованном журнале, скрепленном печатью организации или учреждения здравоохранения. В журнале записываются фамилия, имя, отчество, возраст, место работы и должность, причина направления на обследование, кем направлен, дата и время проведения контроля трезвости, заключение, принятые меры, фамилия и инициалы медицинского работника.
При неясной или неполной клинической картине опьянения, сомнительных результатах лабораторного исследования, противоречивости данных клинического и лабораторного обследования, а также несогласии испытуемого с заключением проведенного контроля трезвости медицинский работник обязан подготовить руководителю организации представление для направления его в территориальное лечебно-профилактическое учреждение для проведения врачебного медицинского освидетельствования и установления факта употребления алкоголя или других психоактивных веществ с приложением протокола контроля трезвости.
Лица, подлежащие врачебному освидетельствованию в медицинских учреждениях, должны быть доставлены к месту его проведения как можно быстрее, но не позднее 2-х часов с момента выявления состояния опьянения. Для направления на врачебное освидетельствование составляется документ по установленной форме (приложение N 4).
При наличии резко выраженных признаков опьянения, а также отказа обследуемого лица от освидетельствования, аппаратного либо тестового исследования администрацией организации составляется акт о появлении работника на рабочем месте в нетрезвом состоянии.
Способы обнаружения
психоактивных веществ в биологических средах
у водителей автотранспортных средств при проведении
предрейсовых медицинских осмотров
Внешние признаки, проявляющиеся у человека, употребляющего наркотические и психотропные вещества, не всегда являются абсолютными показателями. Они могут свидетельствовать о совершенно иных расстройствах. Для прямой диагностики употребления наркотических средств, психотропных или токсических веществ применяют лабораторные исследования. Использование для этих целей диагностических тест-систем принципиально меняет систему лабораторных исследований, значительно расширяет возможности в области профилактики заболеваний, позволяет проводить экспресс-исследования в полевых условиях, а также скриннинговые исследования в случаях неблагоприятной эпидемиологической обстановки.
Тест-системы основаны на методе иммунохроматографического анализа и позволяют в полевых условиях, в отсутствии возможности лабораторной диагностики, в течение нескольких минут опровергнуть или подтвердить даже однократный прием наркотических средств или психотропных веществ.
Высокая чувствительность тестов делает возможным определение биологических веществ и маркеров различных заболеваний в ничтожно малых концентрациях. Надежность тестов многократно подтверждена испытаниями, проводившимися в ведущих научно-исследовательских институтах. Достоверность тестов, при соблюдении инструкций, достигает 100%.
С помощью тестов определяется почти вся гамма наркотических средств и психотропных веществ, употребляемых в настоящее время в России.
В настоящее время Минздравом России разрешены следующие иммунохроматографические экспресс-тесты (полоски, наборы полосок, плашка) для выявления содержания наркотических веществ в моче у лиц, употребляющих наркотические вещества.
Тесты КвикСкрин (QuickScreenTM) для выявления следующих наркотиков в моче (регистрационное удостоверение МЗ N 2001/116 от 22.02.2001):
1. Амфетамин;
2. Каннабиноиды (марихуана);
3. Опиаты;
4. Метамфетамин;
5. Кокаин;
6. Бензодиазепины;
7. Барбитураты;
8. Фенциклидин;
9. Метадон.
Для одновременного выявления в моче:
1. Опиатов, каннабиноидов (марихуаны) — OPI-THC мультитест;
2. Опиатов, каннабиноидов (марихуаны), амфетамина — OPI-THC-АМР мультитест;
3. Опиатов, каннабиноидов (марихуаны), амфетамина, кокаина, бензодиазепинов — OPI-THC-AMP-COC-BZD мультитест.
Институтом Биохимии им. А.Н. Баха Российской академии наук разработаны и производятся отечественные экспресс-тесты для определения следующих типов наркотических веществ в моче: опиатов (ИНБИ-опиаты) и марихуаны (ИНБИ-марихуана).
Экспресс-тесты прошли клинические испытания в клинике психиатрии Военно-медицинской академии и 6-м Центральном военном клиническом госпитале Министерства обороны Российской Федерации и рекомендованы для практического применения.
Принцип метода: Исследуемая моча за счет капиллярных сил мигрирует вдоль тест-полоски. Проходя через абсорбирующее устройство, при наличии в пробе искомого вещества или его метаболитов, происходит реакция со специфическими моноклональными антителами, меченными коллоидным золотом, сопровождающаяся образованием комплекса антиген-антитело. В свою очередь этот комплекс вступает в реакцию конкурентного связывания с антигеном, иммобилизованным в тест-зоне стрип-полоски. При этом розовая полоска, соответствующая образованию комплекса, не выявляется, если концентрация наркотика в образце превышает пороговый уровень. При отсутствии наркотического вещества или в случае, если его концентрация меньше порогового уровня, антиген, находящийся в тест-зоне полоски, вступает в реакцию с мигрирующими специфическими моноклональными антителами, в результате чего проявляется розовая полоска в этой области. Не прореагировавшие компоненты теста связываются в контрольной зоне тест-полоски с т.н. антивидовыми антителами, образуя розовую полоску. Появление розовой полоски в контрольной зоне указывает на правильность проведения процедуры тестирования и диагностическую активность его компонентов. При отсутствии контрольной полосы тестирование следует повторить. Отрицательный результат тестирования приводит к появлению двух полос (в тест-зоне и контрольной зоне), т.е. указывает на отсутствие наркотических (искомых) веществ в исследуемом образце мочи или свидетельствует о том, что их концентрация ниже порогового уровня. Положительный результат тестирования приводит к появлению только одной розовой полосы в контрольной зоне, что свидетельствует о наличии наркотического (искомого) вещества. Тест-полоски не предназначены для определения количественного уровня наркотических веществ в моче или определения тяжести наркотического опьянения.
Порядок исследования: Забор мочи объемом 30 — 50 мл производят в сухой флакон. Анализ проводят сразу же после забора мочи. С этой целью стрип-полоска или мультитест погружаются вертикально в мочу не выше обозначенной отметки. Результат считывается не ранее чем через 10 минут и не позднее чем через 15 минут после начала анализа.
Результаты тестирования оформляются протоколом (их следует рассматривать как предварительные) (приложение N 5).
Заключение
Для организации работы по проведению предрейсового осмотра водителей автотранспортных средств к методическим рекомендациям прилагается Типовое положение об организации предрейсовых медицинских осмотров водителей автотранспортных средств (приложение N 2).
Приложение №1
ПРИМЕРНАЯ ПРОГРАММА
ПОДГОТОВКИ МЕДИЦИНСКИХ РАБОТНИКОВ ПО ПРОВЕДЕНИЮ
ПРЕДРЕЙСОВЫХ МЕДИЦИНСКИХ ОСМОТРОВ ВОДИТЕЛЕЙ
АВТОТРАНСПОРТНЫХ СРЕДСТВ
|
№№
|
Наименование темы
|
Количество часов
|
Ответственные лица за проведение занятий
|
Примечание
|
|
Теория
|
Практика
|
|
1
|
Вводная часть. Роль и значение предрейсовых осмотров водителей автотранспортных средств в системе профилактики ДТП
|
2
|
|
Специалисты в области безопасности движения
|
|
|
2
|
Влияние алкоголя и других психотропных веществ на состояние водителя
|
2
|
|
Специалисты в области безопасности движения
|
|
|
3
|
Клинические симптомы употребления наркотических веществ, одурманивающих препаратов
|
13
|
4
|
Специалисты-наркологи
|
|
|
4
|
Клинические симптомы употребления алкоголя и его суррогатов
|
13
|
4
|
Специалисты-наркологи
|
|
|
5
|
Основные методы определения алкоголя и наркотических веществ в выдыхаемом воздухе и биологических жидкостях
|
4
|
4
|
Специалисты-наркологи
|
|
|
6
|
Методика проведения предрейсового медицинского осмотра водителей с измерением функциональных показателей
|
4
|
4
|
Специалисты в области медицины и наркологии
|
|
|
7
|
Организация и порядок проведения предрейсовых медицинских осмотров, оборудование и оснащение кабинетов в организациях=
|
4
|
|
Специалисты в области медицины и наркологии
|
|
|
8
|
Правила оказания неотложной медицинской помощи при ДТП
|
4
|
4
|
Специалисты в области медицины и наркологии
|
|
|
9
|
Физиолого-гигиенические основы режима труда и отдыха водителей автотранспортных средств
|
4
|
|
Специалисты в области медицины и наркологии
|
|
|
10
|
Итоговое занятие. Тест.
|
2
|
|
Специалисты в области безопасности движения, специалисты в области медицины
|
|
|
11
|
Всего часов
|
52
|
20
|
|
|
Приложение № 2
ТИПОВОЕ ПОЛОЖЕНИЕ
ОБ ОРГАНИЗАЦИИ ПРЕДРЕЙСОВЫХ МЕДИЦИНСКИХ ОСМОТРОВ
ВОДИТЕЛЕЙ АВТОТРАНСПОРТНЫХ СРЕДСТВ
1. Общие положения
1.1. Федеральным законом «О безопасности дорожного движения» предусмотрено проведение обязательных предрейсовых медицинских осмотров водителей автотранспортных средств.
1.2. Предрейсовые медицинские осмотры водителей автотранспортных средств проводятся медицинским работником организаций, а также медицинскими работниками учреждений здравоохранения на основании заключаемых договоров между организациями и учреждениями здравоохранения.
1.3. Целью предрейсовых медицинских осмотров водителей является выявление лиц, которые по медицинским показаниям не могут быть допущены к управлению автомобилем как с позиции обеспечения безопасности дорожного движения, так и охраны здоровья водителя и пассажиров.
1.4. Предрейсовые медицинские осмотры проводятся только медицинским персоналом, имеющим соответствующий сертификат, а медицинское учреждение — лицензию.
1.5. Предрейсовые медицинские осмотры водителей проводятся в организациях всех форм собственности, имеющих автомобильный транспорт.
1.6. Предрейсовые медицинские осмотры проводятся медицинским работником как на базе организации, так и в условиях медицинского учреждения.
2. Организация проведения
предрейсовых медицинских осмотров
2.1. При предрейсовом медицинском осмотре проводится:
— сбор анамнеза;
— определение артериального давления и пульса;
— определение наличия алкоголя и других психотропных веществ в выдыхаемом воздухе или биологических субстратах одним из официально признанных методов;
— при наличии показаний — любые другие разрешенные медицинские исследования, необходимые для решения вопроса о допуске к работе.
2.2. Для водителей, больных гипертонической болезнью, определяется индивидуальная норма артериального давления по результатам замеров не менее чем десяти предрейсовых медицинских осмотров.
2.3. При решении вопроса о возможности допуска водителя к управлению автомобилем медицинский работник, проводящий предрейсовый медицинский осмотр, учитывает принадлежность водителя к одной из групп риска, возраст, стаж работы в профессии, условия работы и характер производственных факторов.
2.4. Водители не допускаются к управлению автомобилем в следующих случаях:
— при выявлении признаков временной нетрудоспособности;
— при положительной пробе на алкоголь, на другие психотропные вещества и наркотики в выдыхаемом воздухе или биологических субстратах;
— при выявлении признаков воздействия наркотических веществ;
— при выявлении признаков воздействия лекарственных или иных веществ, отрицательно влияющих на работоспособность водителя.
2.5. При допуске к рейсу на путевых листах ставится штамп «прошел предрейсовый медицинский осмотр» и подпись медицинского работника, проводившего осмотр.
2.6. По результатам предрейсового медицинского осмотра ведется полицевой учет отстраненных от работы водителей, для чего используются бланки карт амбулаторного больного (форма 25). В карту заносятся результаты освидетельствования (анамнез, объективные данные осмотра, причина отстранения).
3. Руководители лечебно-профилактических учреждений, осуществляющих проведение предрейсовых медицинских осмотров, обязаны:
3.1. Обеспечить методическое руководство и контроль за деятельностью медицинских работников, осуществляющих предрейсовые медицинские осмотры.
3.2. Утвердить по согласованию с руководителем организации режим работы медицинского работника.
3.3. Организовать повышение квалификации специалистов по вопросам организации проведения предрейсовых медицинских осмотров.
3.4. Обеспечить бланками учетно-отчетной документации.
3.5. Представлять в установленном порядке отчеты по результатам проводимых предрейсовых медицинских осмотров.
4. Для проведения предрейсовых медицинских осмотров и медицинских освидетельствований необходимо иметь помещение, состоящее не менее чем из двух комнат: комнаты для проведения осмотров и комнаты для отбора биологических сред. Помещение должно быть оснащено следующими медицинскими приборами, оборудованием и мебелью (минимальное):
— кушетка медицинская;
— письменный стол, стулья, настольная лампа, шкаф для одежды, вешалка для верхней одежды, напольный коврик, сейф;
— прибор для определения артериального давления — 2 шт., термометр — 3 шт., стетофонендоскоп — 2 шт.;
— прибор для определения паров спирта в выдыхаемом воздухе — 2 шт.;
— алкометр, экспресс-тесты на алкоголь и наркотики. Постоянный запас в количестве: алкометры — 2 шт., экспресс-тесты на наркотики — 10 шт.;
— столик для медицинского оборудования — 1 шт.;
— шпатели медицинские — 10 шт.;
— сумка с набором медикаментов для оказания неотложной медицинской помощи — 1 шт.;
— оборудованная комната для отбора биологических сред.
2. Помещение должно быть оборудовано средствами связи.
Приложение № 3
ПРОТОКОЛ
КОНТРОЛЯ ТРЕЗВОСТИ ВОДИТЕЛЯ
АВТОТРАНСПОРТНОГО СРЕДСТВА
1. Фамилия, имя и отчество ___________________________________
где и кем работает ___________________________________________
кем и когда (точное время) направлен на обследование _________
2. Особенности поведения обследуемого: возбужден, раздражен,
агрессивен, эйфоричен, болтлив, замкнут, сонлив и т.п. ___________
3. Жалобы ____________________________________________________
4. Кожный покров:
а) окраска ___________________________________________________
б) наличие повреждений, расчесов, следов от инъекций,
«дорожек» по ходу поверхности вен ________________________________
5. Состояние слизистых глаз и склер __________________________
6. Зрачки: расширены, сужены, как реагируют на свет __________
7. Частота дыхательных движений ______________________________
пульс ____________ артериальное давление______________________
8. Особенности походки (шаткая, разбрасывание ног при ходьбе)
______________________________________________________________
Точность движения (пальценосовая проба) ______________________
Дрожание пальцев рук, век ____________________________________
9. Наличие запаха алкоголя или другого вещества изо рта ______
10. Данные лабораторного исследования:
а) на алкоголь:
— выдыхаемый воздух (алкометр) _______________________________
— экспресс-тест мочи _________________________________________
б) на наркотические средства:
— экспресс-тесты мочи ________________________________________
11. Заключение _______________________________________________
______________________________________________________________
Подпись медицинского работника _______________________________
______________________________________________________________
Приложение N 4
ФОРМА
ДЛЯ НАПРАВЛЕНИЯ ВОДИТЕЛЯ В МЕДИЦИНСКОЕ УЧРЕЖДЕНИЕ
НА УСТАНОВЛЕНИЕ ФАКТА УПОТРЕБЛЕНИЯ АЛКОГОЛЯ
ИЛИ НАРКОТИЧЕСКИХ ВЕЩЕСТВ
1. Фамилия, имя и отчество лица, направляемого на
освидетельствование ______________________________________________
______________________________________________________________
2. Место работы, должность ___________________________________
______________________________________________________________
3. Причина направления на освидетельствование ________________
4. Дата и время выдачи направления ___________________________
5. Должность лица, выдавшего направление
______________________________________________________________
______________________________________________________________
______________________________________________________________
Приложение: протокол контроля трезвости N ___
Подпись должностного лица, выдавшего направление
_________________
М.П.
Приложение № 5
ПРОТОКОЛ
ТЕСТИРОВАНИЯ ИММУНОХРОМАТОГРАФИЧЕСКИМ
ЭКСПРЕСС-ТЕСТОМ СОДЕРЖАНИЯ НАРКОТИЧЕСКИХ
ВЕЩЕСТВ В МОЧЕ
«__» _________ 200_ г.
1. Фамилия, имя, отчество ____________________________________
Год рождения _________________________________________________
Наименование организации _____________________________________
Дата и время тестирования ____________________________________
Кто проводил тестирование ____________________________________
2. Сведения об экспресс-тесте:
а) фирма-изготовитель и продавец: ____________________________
б) срок годности экспресс-теста до ___________________________
в) серия и номер экспресс-теста ______________________________
3. Причина тестирования: подозрение на наркотическое
опьянение, наличие свежих следов инъекций и др. (указать причину)
__________________________________________________________________
4. Результат тестирования на наличие наркотического вещества в
моче:
положительный (ненужное зачеркнуть) отрицательный
Результат подтверждаю:
Медицинский работник _________________________________________
5. Запись тестируемого об ознакомлении с результатами
тестирования:
__________________________________________________________________
(исследование моей мочи произведено в моем присутствии, с
результатами ознакомлен)
(дата) (время) (подпись обследуемого)
Приложение 4
Министерство здравоохранения Российской Федерации (Минздрав России)
Приказ от 21 февраля 2014 г. № 81н
Об утверждении Перечня измерений,
относящихся к сфере государственного регулирования обеспечения единства измерений, выполняемых при осуществлении деятельности в области здравоохранения, и обязательных метрологических требований к ним, в том числе показателей точности измерений
В соответствии с частью 5 статьи 5 Федерального закона от 26 июня 2008 г. N 102-ФЗ «Об обеспечении единства измерений» (Собрание законодательства Российской Федерации, 2008, N 26, ст. 3021; 2011, N 30, ст. 4590; N 49, ст. 7025; 2012, N 31, ст. 4322; 2013, N 49, ст. 6339) приказываю:
Утвердить прилагаемый Перечень измерений, относящихся к сфере государственного регулирования обеспечения единства измерений, выполняемых при осуществлении деятельности в области здравоохранения, и обязательных метрологических требований к ним, в том числе показателей точности измерений.
Министр В.И. Скворцова
Утвержден
приказом Министерства здравоохранения
Российской Федерации
от 21 февраля 2014 г. № 81н
Перечень измерений,
относящихся к сфере государственного регулирования обеспечения единства измерений, выполняемых при осуществлении деятельности в области здравоохранения, и обязательных метрологических требований к ним, в том числе показателей точности измерений
|
№ п/п
|
Измерения
|
Обязательные метрологические требования к измерениям
|
|
Диапазон измерений
|
Предельно допустимая погрешность
|
| 1 |
Измерение температуры тела человека |
от 32 до 42 °C включ. |
± 0,1 °C |
| 2 |
Измерение веса (массы) человека |
от 0,5 до 15 кг включ.
свыше 15 до 150 кг |
± 10 г
± 100 г |
| 3 |
Измерение роста человека |
от 300 до 2000 мм |
± 5 мм |
| 4 |
Измерение силы, развиваемой какой-либо группой мышц человека |
от 5 до 500 даН |
± 5 % |
| 5 |
Измерение дозированной по мощности физической нагрузки |
от 7 до 100 Вт включ.
свыше 100 до 500 Вт включ.
свыше 500 до 1000 Вт |
± 2 %,
± 3 %,
± 5 % |
| 6 |
Измерение артериального давления крови (неинвазивное) |
от 40 до 250 мм рт. ст. |
± 3 % |
| 7 |
Измерение объема вдыхаемого (выдыхаемого) воздуха |
от 0,2 до 8,0 л |
± 3 % |
| 8 |
Измерение объемных расходов воздуха при дыхании |
от 0,4 до 12,0 л/с |
± 5 % |
| 9 |
Измерение процентного содержания кислорода во вдыхаемом (ой) и (или) выдыхаемом (ой) воздухе или искусственной газовой дыхательной смеси в нормобарических условиях |
от 5 % до 25 % включ.
свыше 25 % до 100 % |
± 1 %
± 3 % |
| 10 |
Измерение процентного содержания диоксида углерода (углекислого газа) во вдыхаемом (ой) и (или) выдыхаемом (ой) воздухе или искусственной газовой дыхательной смеси в нормобарических условиях |
от 0% до 4% включ.
свыше 4 % до 15 % |
± 0,01 %
± 0,5 % |
| 11 |
Измерение массовой концентрации паров этанола в выдыхаемом воздухе |
от 0 до 0,5 мг/л включ.
свыше 0,5 до 0, 95 мг/л |
± 0,05 мг/л
± 10 % |
| 12 |
Измерение оптико-физических характеристик наборов пробных очковых линз |
Оптическая сила
от –20,0 до +20,0 дптрПризматическое действие
от 0,5 до 10,0 дптр |
0,06–0,25 дптр
0,2–0,3 дптр |
| 13 |
Измерение интенсивности тестовых тональных звуковых сигналов различной частоты при воздушном и костном звукопроведении |
от 125 – 4000 Гц включ.
свыше 4000 – до 8000 Гц |
± 3 дБ
± 5 дБ |
| 14 |
Измерение поглощенной дозы в воде, поглощенной дозы в биологической ткани, кермы в воздухе при лучевой терапии |
от 0,5 до 10,0 Гр |
± 3 % при внешнем облучении
± 5 % при внутритканевом и полостном облучении |
| 15 |
Измерение поглощенной дозы при рентгенодиагностических исследованиях:
— в биологической ткани
— кермы в воздухе |
от 5·10–6 до 0,2 Гр
от 1·10–6 до 10 Гр·м2
от 3·10–5 до 50 Гр·см
(для компьютерной рентгеновской томографии) |
± 15 % |
| 16 |
Измерение эквивалентов доз (амбиентного, направленного) на рабочих местах персонала и индивидуального эквивалента дозы для персонала |
от 1·10–6 до 10 Зв |
± 20 % |
| 17 |
Измерение активности радионуклидов в препаратах, применяемых для микробиологических исследований, диагностики и лечения заболеваний |
от 103 до 1010 Бк |
± 10 % |
| 18 |
Измерение оптической плотности растворов исследуемых веществ (фотоколориметрия) |
от 0 до 2 Б включ.
свыше 2 до 4 Б |
± 0,06 Б
± 0,6 Б |
| 19 |
Измерение температуры веществ и материалов при проведении исследований в сфере клинической лабораторной диагностики in vitro |
от 0 до 100 °C |
± 0,5% |
| 20 |
Измерение массы веществ и материалов при проведении исследований в сфере клинической лабораторной диагностики in vitro |
от 0 до 50 г |
± 0,1 мг |
Приложение 5
Приказ Минтранса России от 20.08.2004 N 15 (ред. от 24.12.2013) Об утверждении Положения об особенностях режима рабочего времени и времени отдыха водителей автомобилей
МИНИСТЕРСТВО ТРАНСПОРТА РОССИЙСКОЙ ФЕДЕРАЦИИ
ПРИКАЗ
от 20 августа 2004 г. N 15
ОБ УТВЕРЖДЕНИИ ПОЛОЖЕНИЯ
ОБ ОСОБЕННОСТЯХ РЕЖИМА РАБОЧЕГО ВРЕМЕНИ
И ВРЕМЕНИ ОТДЫХА ВОДИТЕЛЕЙ АВТОМОБИЛЕЙ
В соответствии с Федеральным законом от 30 декабря 2001 г. N 197-ФЗ «Трудовой кодекс Российской Федерации» (Собрание законодательства Российской Федерации, 2002, N 1 (ч. I), ст. 3) приказываю:
Утвердить Положение об особенностях режима рабочего времени и времени отдыха водителей автомобилей согласно приложению.
Министр
И.ЛЕВИТИН
Приложение
к Приказу Минтранса России
от 20 августа 2004 г. N 15
ПОЛОЖЕНИЕ
ОБ ОСОБЕННОСТЯХ РЕЖИМА РАБОЧЕГО ВРЕМЕНИ
И ВРЕМЕНИ ОТДЫХА ВОДИТЕЛЕЙ АВТОМОБИЛЕЙ
I. Общие положения
1. Положение об особенностях режима рабочего времени и времени отдыха водителей автомобилей (далее — Положение) разработано в соответствии со статьей 329 Федерального закона от 30 декабря 2001 г. N 197-ФЗ «Трудовой кодекс Российской Федерации» <*> (далее — Трудовой кодекс Российской Федерации).
2. Настоящее Положение устанавливает особенности режима рабочего времени и времени отдыха водителей (за исключением водителей, занятых на международных перевозках, а также работающих в составе вахтовых бригад при вахтовом методе организации работ), работающих по трудовому договору на автомобилях, принадлежащих зарегистрированным на территории Российской Федерации организациям независимо от организационно-правовых форм и форм собственности, ведомственной принадлежности, индивидуальным предпринимателям и иным лицам, осуществляющим перевозочную деятельность на территории Российской Федерации (далее — водители).
Все вопросы рабочего времени и времени отдыха, не предусмотренные Положением, регулируются законодательством Российской Федерации о труде.
В случаях, предусмотренных Положением, работодатель устанавливает особенности режима рабочего времени и времени отдыха водителей с учетом мнения представительного органа работников, а в случаях, предусмотренных коллективным договором, соглашениями, — по согласованию с представительным органом работников.
3. Особенности режима рабочего времени и времени отдыха, предусмотренные Положением, являются обязательными при составлении графиков работы (сменности) водителей. Расписания и графики движения автомобилей во всех видах сообщений должны разрабатываться с учетом норм Положения.
4. Графики работы (сменности) при выполнении регулярных перевозок в городском и пригородном сообщении составляются работодателем для всех водителей на каждый календарный месяц с ежедневным или суммированным учетом рабочего времени. Графиками работы (сменности) устанавливаются рабочие дни с указанием времени начала и окончания ежедневной работы (смены), времени перерывов для отдыха и питания в каждую смену, а также дни еженедельного отдыха. Графики работы (сменности) утверждаются работодателем с учетом мнения представительного органа работников и доводятся до сведения водителей.
(п. 4 в ред. Приказа Минтранса России от 24.12.2013 N 484)
5. На междугородных перевозках при направлении водителей в дальние рейсы, при которых водитель за установленную графиком работы (сменности) продолжительность ежедневной работы не может вернуться к постоянному месту работы, работодатель устанавливает водителю задание по времени на движение и стоянку автомобиля с учетом норм Положения.
II. Рабочее время
6. В течение рабочего времени водитель должен исполнять свои трудовые обязанности в соответствии с условиями трудового договора, правилами внутреннего трудового распорядка организации и графиком работы (сменности).
7. Нормальная продолжительность рабочего времени водителей не может превышать 40 часов в неделю.
Для водителей, работающих по календарю пятидневной рабочей недели с двумя выходными днями, нормальная продолжительность ежедневной работы (смены) не может превышать 8 часов, а для работающих по календарю шестидневной рабочей недели с одним выходным днем — 7 часов.
8. В тех случаях, когда по условиям производства (работы) не может быть соблюдена установленная нормальная ежедневная или еженедельная продолжительность рабочего времени, водителям устанавливается суммированный учет рабочего времени с продолжительностью учетного периода один месяц. Продолжительность учетного периода может быть увеличена до трех месяцев по согласованию с выборным органом первичной профсоюзной организации, а при ее отсутствии — с иным представительным органом работников.
(в ред. Приказа Минтранса России от 05.06.2017 N 212)
На перевозках пассажиров в курортной местности в летне-осенний период и на других перевозках, связанных с обслуживанием сезонных работ, учетный период может устанавливаться продолжительностью до 6 месяцев.
Продолжительность рабочего времени за учетный период не должна превышать нормального числа рабочих часов.
Суммированный учет рабочего времени вводится работодателем с учетом мнения представительного органа работников.
9. При суммированном учете рабочего времени продолжительность ежедневной работы (смены) водителей не может превышать 10 часов, за исключением случаев, предусмотренных пунктами 10,11,12 Положения.
10. В случае, когда при осуществлении междугородной перевозки водителю необходимо дать возможность доехать до соответствующего места отдыха, продолжительность ежедневной работы (смены) может быть увеличена до 12 часов.
Если пребывание водителя в автомобиле предусматривается продолжительностью более 12 часов, в рейс направляются два и более водителей. При этом автомобиль должен быть оборудован спальным местом для отдыха водителя.
(в ред. Приказа Минтранса России от 24.12.2013 N 484)
11. При суммированном учете рабочего времени водителям, работающим на регулярных городских и пригородных автобусных маршрутах, продолжительность ежедневной работы (смены) может быть увеличена работодателем до 12 часов по согласованию с представительным органом работников.
12. Водителям, осуществляющим перевозки для учреждений здравоохранения, организаций коммунальных служб, телеграфной, телефонной и почтовой связи, аварийных служб, технологические (внутриобъектные, внутризаводские и внутрикарьерные) перевозки без выхода на автомобильные дороги общего пользования, улицы городов и других населенных пунктов, перевозки на служебных легковых автомобилях при обслуживании органов государственной власти и органов местного самоуправления, руководителей организаций, а также перевозки на инкассаторских, пожарных и аварийно-спасательных автомобилях, продолжительность ежедневной работы (смены) может быть увеличена до 12 часов в случае, если общая продолжительность управления автомобилем в течение периода ежедневной работы (смены) не превышает 9 часов.
(в ред. Приказа Минтранса России от 24.12.2013 N 484)
13. Водителям автобусов, работающим на регулярных городских, пригородных автобусных маршрутах, с их согласия рабочий день может быть разделен на две части. Разделение производится работодателем на основании локального нормативного акта, принятого с учетом мнения представительного органа работников.
Перерыв между двумя частями рабочего дня устанавливается не позже чем через пять часов после начала работы.
В случае установления перерыва между двумя частями рабочего дня позже четырех часов после начала рабочего дня водителям автобусов, работающим на регулярных городских, пригородных автобусных маршрутах, предоставляются специальные перерывы для отдыха от управления автомобилем в пути продолжительностью не менее 15 минут в период до предоставления перерыва между двумя частями рабочего дня.
Продолжительность перерыва между двумя частями рабочего дня должна быть не более двух часов без учета времени для отдыха и питания, а общая продолжительность ежедневной работы (смены) не должна превышать продолжительности ежедневной работы (смены), установленной пунктами 7, 9, 10 и 11 настоящего Положения.
Время перерыва между двумя частями рабочего дня водителей, работающих на регулярных городских, пригородных автобусных маршрутах, может быть увеличено до трех часов на основании отраслевого соглашения, заключенного на региональном уровне социального партнерства, локальным нормативным актом работодателя и с согласия водителя.
Перерыв между двумя частями смены предоставляется в местах, предусмотренных расписанием движения и обеспечивающих возможность использования водителем времени отдыха по своему усмотрению.
Время перерыва между двумя частями смены в рабочее время не включается.
(п. 13 в ред. Приказа Минтранса России от 13.10.2015 N 299)
14. Водителям легковых автомобилей (кроме автомобилей-такси), а также водителям автомобилей экспедиций и изыскательских партий, занятым на геологоразведочных, топографо-геодезических и изыскательских работах в полевых условиях, может устанавливаться ненормированный рабочий день.
Решение об установлении ненормированного рабочего дня принимается работодателем с учетом мнения представительного органа работников организации.
Количество и продолжительность рабочих смен по графикам работы (сменности) при ненормированном рабочем дне устанавливаются исходя из нормальной продолжительности рабочей недели, а дни еженедельного отдыха предоставляются на общих основаниях.
15. Рабочее время водителя состоит из следующих периодов:
а) время управления автомобилем;
б) время специальных перерывов для отдыха от управления автомобилем в пути и на конечных пунктах;
в) подготовительно-заключительное время для выполнения работ перед выездом на линию и после возвращения с линии в организацию, а при междугородных перевозках — для выполнения работ в пункте оборота или в пути (в месте стоянки) перед началом и после окончания смены;
г) время проведения медицинского осмотра водителя перед выездом на линию (предрейсового) и после возвращения с линии (послерейсового), а также время следования от рабочего места до места проведения медицинского осмотра и обратно;
(пп. «г» в ред. Приказа Минтранса России от 24.12.2013 N 484)
д) время стоянки в пунктах погрузки и разгрузки грузов, в местах посадки и высадки пассажиров, в местах использования специальных автомобилей;
е) время простоев не по вине водителя;
ж) время проведения работ по устранению возникших в течение работы на линии эксплуатационных неисправностей обслуживаемого автомобиля, не требующих разборки механизмов, а также выполнения регулировочных работ в полевых условиях при отсутствии технической помощи;
з) время охраны груза и автомобиля во время стоянки на конечных и промежуточных пунктах при осуществлении междугородных перевозок в случае, если такие обязанности предусмотрены трудовым договором (контрактом), заключенным с водителем;
и) время присутствия на рабочем месте водителя, когда он не управляет автомобилем, при направлении в рейс двух и более водителей;
(в ред. Приказа Минтранса России от 24.12.2013 N 484)
к) время в других случаях, предусмотренных законодательством Российской Федерации.
16. Время управления автомобилем (подпункт «а» пункта 15 Положения) в течение периода ежедневной работы (смены) не может превышать 9 часов (за исключением случаев, предусмотренных в пунктах 17,18 Положения), а в условиях горной местности при перевозке пассажиров автобусами габаритной длиной свыше 9,5 метра и при перевозке тяжеловесных, длинномерных и крупногабаритных грузов не может превышать 8 часов.
17. При суммированном учете рабочего времени время управления автомобилем в течение периода ежедневной работы (смены) может быть увеличено до 10 часов, но не более двух раз в неделю. При этом суммарная продолжительность управления автомобилем за две недели подряд не может превышать 90 часов.
18. При суммированном учете рабочего времени для водителей автобусов, осуществляющих перевозки в городском и пригородном сообщении, допускается введение суммированного учета времени управления автомобилем.
(в ред. Приказа Минтранса России от 24.12.2013 N 484)
19. На междугородных перевозках после первых четырех часов непрерывного управления автомобилем водителю предоставляется специальный перерыв для отдыха от управления автомобилем в пути (подпункт «б» пункта 15 Положения) продолжительностью не менее 15 минут, в дальнейшем перерывы такой продолжительности предусматриваются не более чем через каждые 2 часа. В том случае, когда время предоставления специального перерыва совпадает со временем предоставления перерыва для отдыха и питания (пункт 25 Положения), специальный перерыв не предоставляется.
(в ред. Приказа Минтранса России от 24.12.2013 N 484)
Частота перерывов в управлении автомобилем для кратковременного отдыха водителя и их продолжительность указываются в задании по времени на движение и стоянку автомобиля (пункт 5 Положения).
20. Состав и продолжительность подготовительно-заключительных работ, включаемых в подготовительно-заключительное время (подпункт «в» пункта 15 Положения), и продолжительность времени проведения медицинского осмотра водителя (подпункт «г» пункта 15 Положения) устанавливаются работодателем с учетом мнения представительного органа работников организации.
21. Время охраны груза и автомобиля (подпункт «з» пункта 15 Положения) засчитывается водителю в рабочее время в размере не менее 30 процентов. Конкретная продолжительность времени охраны груза и автомобиля, засчитываемого водителю в рабочее время, устанавливается работодателем с учетом мнения представительного органа работников организации.
Если перевозка на одном автомобиле осуществляется двумя и более водителями, время на охрану груза и автомобиля засчитывается в рабочее время только одному водителю.
(в ред. Приказа Минтранса России от 24.12.2013 N 484)
22. Время присутствия на рабочем месте водителя, осуществляющего междугородную перевозку, когда он не управляет автомобилем, при направлении в рейс двух и более водителей (подпункт «и» пункта 15 Положения) засчитывается ему в рабочее время в размере не менее 50 процентов. Конкретная продолжительность времени присутствия на рабочем месте водителя, когда он не управляет автомобилем, при направлении в рейс двух и более водителей, засчитываемого в рабочее время, устанавливается работодателем с учетом мнения представительного органа работников организации.
(в ред. Приказа Минтранса России от 24.12.2013 N 484)
23. Применение сверхурочных работ допускается в случаях и порядке, предусмотренных статьей 99 Трудового кодекса Российской Федерации.
При суммированном учете рабочего времени сверхурочная работа в течение рабочего дня (смены) вместе с работой по графику не должна превышать 12 часов, за исключением случаев, предусмотренных подпунктами 1, 3 части второй статьи 99 Трудового кодекса Российской Федерации.
Сверхурочные работы не должны превышать для каждого водителя четырех часов в течение двух дней подряд и 120 часов в год.
III. Время отдыха
24. Водителям предоставляется перерыв для отдыха и питания продолжительностью не более двух часов и не менее 30 минут, как правило, в середине рабочей смены.
(в ред. Приказа Минтранса России от 24.12.2013 N 484)
При установленной графиком сменности продолжительности ежедневной работы (смены) более 8 часов водителю могут предоставляться два перерыва для отдыха и питания общей продолжительностью не более 2 часов и не менее 30 минут.
Время предоставления перерыва для отдыха и питания и его конкретная продолжительность (общая продолжительность перерывов) устанавливаются работодателем с учетом мнения представительного органа работников или по соглашению между работником и работодателем.
25. Продолжительность ежедневного (междусменного) отдыха вместе с временем перерыва для отдыха и питания должна быть не менее двойной продолжительности времени работы в предшествующий отдыху рабочий день (смену).
При суммированном учете рабочего времени продолжительность ежедневного (междусменного) отдыха должна быть не менее 12 часов.
Абзац исключен. — Приказ Минтранса России от 24.12.2013 N 484.
При суммированном учете рабочего времени на регулярных перевозках в городском и пригородном сообщении продолжительность ежедневного (междусменного) отдыха может быть сокращена с 12 часов не более чем на три часа, с учетом удаленности места отдыха работника, с предоставлением ежедневного (междусменного) отдыха не менее 48 часов непосредственно после окончания рабочей смены, следующей за уменьшенным ежедневным (междусменным) отдыхом, по письменному заявлению работника, по согласованию с выборным органом первичной профсоюзной организации, а при его отсутствии — иным представительным органом работников.
(абзац введен Приказом Минтранса России от 24.12.2013 N 484)
На междугородных перевозках при суммированном учете рабочего времени продолжительность ежедневного (междусменного) отдыха в пунктах промежуточных остановок или стоянок не может быть менее 11 часов. Этот отдых может быть сокращен до девяти часов не более трех раз в течение одной недели при условии, что до конца следующей недели ему предоставляется дополнительный отдых, который должен быть суммарно равен времени сокращенного ежедневного (междусменного) отдыха. В те дни, когда продолжительность отдыха не сокращается, он может быть разбит на два или три отдельных периода в течение 24 часов, один из которых должен составлять не менее восьми часов подряд. В этом случае продолжительность отдыха увеличивается не менее чем до 12 часов. Если в течение каждых 30 часов автомобилем управляли, по крайней мере, два водителя, каждый водитель должен был иметь период отдыха продолжительностью не менее восьми часов подряд.
(абзац введен Приказом Минтранса России от 24.12.2013 N 484)
На междугородных перевозках при наступлении ежедневного (междусменного) отдыха водителя на участке дороги, где отсутствуют места стоянки, оборудованные дорожными знаками 5.29, 6.4, 7.9, 7.11 согласно приложению N 1 к Правилам дорожного движения Российской Федерации, утвержденным постановлением Совета Министров — Правительства Российской Федерации от 23 октября 1993 г. N 1090 <1>, водитель вправе, с учетом предельных значений нормативов по времени работы и времени ежедневного (междусменного) отдыха, установленных настоящим Положением, следовать до ближайшего места стоянки, обозначенного вышеуказанными дорожными знаками.
(абзац введен Приказом Минтранса России от 24.12.2013 N 484)
26. Еженедельный непрерывный отдых должен непосредственно предшествовать или непосредственно следовать за ежедневным (междусменным) отдыхом, и его продолжительность должна составлять не менее 42 часов.
27. При суммированном учете рабочего времени выходные дни (еженедельный непрерывный отдых) устанавливаются в различные дни недели согласно графикам работы (сменности), при этом число выходных дней в текущем месяце должно быть не менее числа полных недель этого месяца.
28. Исключен. — Приказ Минтранса России от 24.12.2013 N 484.
28. Привлечение водителя к работе в выходной день, установленный для него графиком работы (сменности), производится в случаях, предусмотренных статьей 113 Трудового кодекса Российской Федерации, с его письменного согласия по письменному распоряжению работодателя, в других случаях — с его письменного согласия по письменному распоряжению работодателя и с учетом мнения представительного органа работников.
29. Работа водителей в нерабочие праздничные дни допускается в случаях, предусмотренных статьей 113 Трудового кодекса Российской Федерации. При суммированном учете рабочего времени работа в праздничные дни, установленные для водителя графиком работы (сменности) как рабочие, включается в норму рабочего времени учетного периода.
(в ред. Приказа Минтранса России от 24.12.2013 N 484)
Приложение 5
Зарегистрировано в Минюсте России 16 апреля 2015 г. N 36866
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
ПРИКАЗ
от 15 декабря 2014 г. N 835н
ОБ УТВЕРЖДЕНИИ ПОРЯДКА
ПРОВЕДЕНИЯ ПРЕДСМЕННЫХ, ПРЕДРЕЙСОВЫХ И ПОСЛЕСМЕННЫХ,
ПОСЛЕРЕЙСОВЫХ МЕДИЦИНСКИХ ОСМОТРОВ
В соответствии с частью 7 статьи 46 Федерального закона от 21 ноября 2011 г. N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (Собрание законодательства Российской Федерации, 2011, N 48, ст. 6724; 2013, N 48, ст. 6165) и пунктом 5.2.54 Положения о Министерстве здравоохранения Российской Федерации, утвержденного постановлением Правительства Российской Федерации от 19 июня 2012 г. N 608 (Собрание законодательства Российской Федерации, 2012, N 26, ст. 3526), приказываю:
Утвердить Порядок проведения предсменных, предрейсовых и послесменных, послерейсовых медицинских осмотров согласно приложению.
Министр
В.И.СКВОРЦОВА
Приложение 6
Приложение
к приказу Министерства здравоохранения
Российской Федерации
от 15 декабря 2014 г. N 835н
ПОРЯДОК
ПРОВЕДЕНИЯ ПРЕДСМЕННЫХ, ПРЕДРЕЙСОВЫХ И ПОСЛЕСМЕННЫХ,
ПОСЛЕРЕЙСОВЫХ МЕДИЦИНСКИХ ОСМОТРОВ
1. Настоящий Порядок определяет правила проведения предсменных, предрейсовых и послесменных, послерейсовых медицинских осмотров.
2. Предсменные, предрейсовые и послесменные, послерейсовые медицинские осмотры проводятся в отношении отдельных категорий работников в случаях, установленных Трудовым кодексом Российской Федерации, другими федеральными законами и иными нормативными правовыми актами Российской Федерации.
Статья 213 Трудового кодекса Российской Федерации (Собрание законодательства Российской Федерации, 2011, N 49, ст. 7031; 2013, N 48, ст. 6165; N 52, ст. 6986) (далее — ТК РФ), статья 23 Федерального закона от 10 декабря 1995 г. N 196-ФЗ «О безопасности дорожного движения» (Собрание законодательства Российской Федерации, 1995, N 50, ст. 4873; 2013, N 52, ст. 7002) (далее — Федеральный закон от 10 декабря 1995 г. N 196-ФЗ).
3. Требование о прохождении обязательных предрейсовых и послерейсовых медицинских осмотров распространяется на индивидуальных предпринимателей в случае самостоятельного управления ими транспортными средствами.
Пункт 4 статьи 23 Федерального закона от 10 декабря 1995 г. N 196-ФЗ.
4. Предсменные, предрейсовые медицинские осмотры проводятся перед началом рабочего дня (смены, рейса) в целях выявления признаков воздействия вредных и (или) опасных производственных факторов, состояний и заболеваний, препятствующих выполнению трудовых обязанностей, в том числе алкогольного, наркотического или иного токсического опьянения и остаточных явлений такого опьянения.
Пункт 4 части 2 статьи 46 Федерального закона от 21 ноября 2011 г. N 323-ФЗ «Об основах здоровья граждан в Российской Федерации» (Собрание законодательства Российской Федерации, 2011, N 48, ст. 6724; 2013, N 48, ст. 6165) (далее — Федеральный закон).
5. Послесменные, послерейсовые медицинские осмотры проводятся по окончании рабочего дня (смены, рейса) в целях выявления признаков воздействия вредных и (или) опасных производственных факторов рабочей среды и трудового процесса на состояние здоровья работников, острого профессионального заболевания или отравления, признаков алкогольного, наркотического или иного токсического опьянения.
Пункт 5 части 2 статьи 46 Федерального закона.
6. Обязательные предрейсовые медицинские осмотры проводятся в течение всего времени работы лица в качестве водителя транспортного средства, за исключением водителей, управляющих транспортными средствами, выезжающими по вызову экстренных оперативных служб.
Обязательные послерейсовые медицинские осмотры проводятся в течение всего времени работы лица в качестве водителя транспортного средства, если такая работа связана с перевозками пассажиров или опасных грузов .
Пункт 3 статьи 23 Федерального закона от 10 декабря 1995 г. N 196-ФЗ.
7. Проведение предсменных, предрейсовых и послесменных, послерейсовых медицинских осмотров осуществляется за счет средств работодателя .
Пункт 5 статьи 23 Федерального закона от 10 декабря 1995 г. N 196-ФЗ, статья 213 ТК РФ.
8. Предсменные, предрейсовые и послесменные, послерейсовые медицинские осмотры проводятся медицинскими работниками, имеющими высшее и (или) среднее профессиональное образование, медицинской организацией или иной организацией, осуществляющей медицинскую деятельность (в том числе медицинским работником, состоящим в штате работодателя <1>) (далее — медицинская организация) при наличии лицензии на осуществление медицинской деятельности, предусматривающей выполнение работ (услуг) по медицинским осмотрам (предрейсовым, послерейсовым), медицинским осмотрам (предсменным, послесменным).
Часть 4 статьи 24 Федерального закона.
9. Организация проведения обязательных предсменных, предрейсовых и послесменных, послерейсовых медицинских осмотров возлагается на работодателя .
Пункт 1 статьи 20 Федерального закона от 10 декабря 1995 г. N 196-ФЗ.
10. Предсменные, предрейсовые и послесменные, послерейсовые медицинские осмотры проводятся в следующем объеме:
1) сбор жалоб, визуальный осмотр, осмотр видимых слизистых и кожных покровов, общая термометрия, измерение артериального давления на периферических артериях, исследование пульса;
2) выявление признаков опьянения (алкогольного, наркотического или иного токсического), остаточных явлений опьянений, включая проведение лабораторных и инструментальных исследований:
количественного определения алкоголя в выдыхаемом воздухе;
определения наличия психоактивных веществ в моче при наличии признаков опьянения и отрицательных результатах исследования выдыхаемого воздуха на алкоголь.
При наличии признаков опьянения и отрицательных результатах исследования выдыхаемого воздуха на алкоголь проводится отбор мочи в соответствии с приказом Министерства здравоохранения и социального развития Российской Федерации от 27 января 2006 г. N 40 «Об организации проведения химико-токсикологических исследований при аналитической диагностике наличия в организме человека алкоголя, наркотических средств, психотропных и других токсических веществ» (зарегистрирован Министерством юстиции Российской Федерации 26 февраля 2006 г., регистрационный N 7544) для определения в ней наличия психоактивных веществ.
11. В случае регистрации у работника отклонения величины артериального давления или частоты пульса проводится повторное исследование (не более двух раз с интервалом не менее 20 минут).
12. По результатам прохождения предсменного, предрейсового и послесменного, послерейсового медицинского осмотра медицинским работником выносится заключение о:
1) наличии признаков воздействия вредных и (или) опасных производственных факторов, состояний и заболеваний, препятствующих выполнению трудовых обязанностей, в том числе алкогольного, наркотического или иного токсического опьянения и остаточных явлений такого опьянения (с указанием этих признаков);
2) отсутствии признаков воздействия вредных и (или) опасных производственных факторов, состояний и заболеваний, препятствующих выполнению трудовых обязанностей, в том числе алкогольного, наркотического или иного токсического опьянения и остаточных явлений такого опьянения.
13. В случае проведения предсменных, предрейсовых и послесменных, послерейсовых медицинских осмотров медицинским работником, имеющим среднее профессиональное образование, при выявлении по результатам исследований, указанных в пункте 10 настоящего Порядка, нарушений в состоянии здоровья работника для вынесения заключений, указанных в подпунктах 1 пункта 12 настоящего Порядка, а также решения вопроса о наличии у работника признаков временной нетрудоспособности и нуждаемости в оказании медицинской помощи работник направляется в медицинскую организацию или иную организацию, осуществляющую медицинскую деятельность, в которой работнику оказывается первичная медико-санитарная помощь.
14. Результаты проведенных предсменных, предрейсовых и послесменных, послерейсовых медицинских осмотров вносятся в Журнал регистрации предрейсовых, предсменных медицинских осмотров и Журнал регистрации послерейсовых, послесменных медицинских осмотров соответственно (далее — Журналы), в которых указывается следующая информация о работнике:
1) дата и время проведения медицинского осмотра;
2) фамилия, имя, отчество работника;
3) пол работника;
4) дата рождения работника;
5) результаты исследований, указанных в пункте 10 настоящего Порядка;
6) заключение о результатах медицинских осмотров в соответствии с пунктами 12 настоящего Порядка;
7) подпись медицинского работника с расшифровкой подписи;
8) подпись работника.
15. Журналы ведутся на бумажном носителе, страницы которого должны быть прошнурованы, пронумерованы, скреплены печатью организации, и (или) на электронном носителе с учетом требований законодательства о персональных данных и обязательной возможностью распечатки страницы. В случае ведения Журналов в электронном виде внесенные в них сведения заверяются усиленной квалифицированной электронной подписью.
Часть 3 статьи 19 Федерального закона от 6 апреля 2011 г. N 63-ФЗ «Об электронной подписи» (Собрание законодательства Российской Федерации, 2011, N 15, ст. 2036; 2013, N 27, ст. 3463).
В официальном тексте документа, видимо, допущена опечатка: в пунктах 16 и 17 имеется в виду подпункт 2 пункта 12 настоящего Порядка, а не подпункт 1 пункта 12.
16. По результатам прохождения предрейсового медицинского осмотра при вынесении заключения, указанного в подпункте 1 пункта 12 настоящего Порядка, на путевых листах ставится штамп «прошел предрейсовый медицинский осмотр, к исполнению трудовых обязанностей допущен» и подпись медицинского работника, проводившего медицинский осмотр.
17. По результатам прохождения послерейсового медицинского осмотра при вынесении заключения, указанного в подпункте 1 пункта 12 настоящего Порядка, на путевых листах ставится штамп «прошел послерейсовый медицинский осмотр» и подпись медицинского работника, проводившего медицинский осмотр.
18. О результатах проведенных предсменных, предрейсовых и послесменных, послерейсовых медицинских осмотров медицинский работник сообщает работодателю (уполномоченному представителю работодателя).
19. В случае выявления медицинским работником по результатам прохождения предрейсового, предсменного и послерейсового, послесменного медицинского осмотра признаков, состояний и заболеваний, указанных в подпункте 1 пункта 12 настоящего Порядка, работнику выдается справка для предъявления в соответствующую медицинскую организацию.
В справке указывается порядковый номер, дата (число, месяц, год) и время (часы, минуты) проведения предрейсового, предсменного или послерейсового, послесменного медицинского осмотра, цель направления, предварительный диагноз, объем оказанной медицинской помощи, подпись медицинского работника, выдавшего справку, с расшифровкой подписи.
Медицинская организация обеспечивает учет всех выданных справок.
Методическое пособие подготовлено ООО «СИМС-2», г. Москва, ул. Митинская, д. 16, тел. +7(495)792-31-90, e-mail: info@sims2.ru
 г. Москва, ул. Митинская, д. 16
г. Москва, ул. Митинская, д. 16




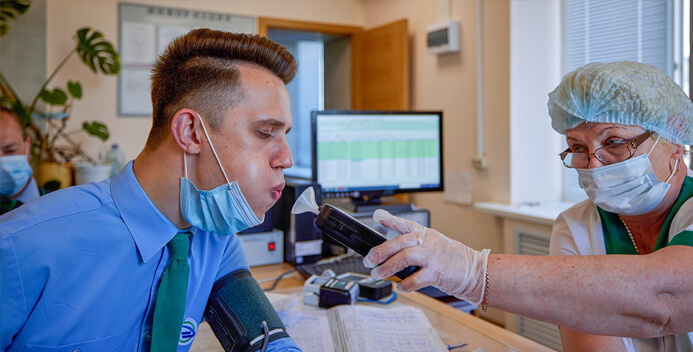
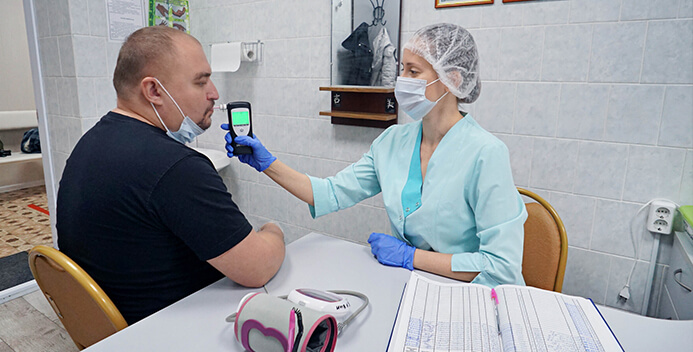




















 Аттестат аккредитации СИМС-2
Аттестат аккредитации СИМС-2

